
医保控费系统事中干预功能介绍:根据门诊/住院医师在诊疗各环节(就诊、录入诊断、开具每条明细、提交治方/ 医嘱)的情况,系统会提供不同的提示或提醒功能,辅助医师在政策范围内合理的开具治方/医嘱。如医师在 HIS 系统开具单条治方或化验检查信息后,通过事前系统预置的规则和知识库,对单条明细进行审核,若不符合相关规定,则提示信息,针对单条明细的审核, 建议的规则包括限工伤限生育、限就医方式、限单价、中药饮片单帖限克数、病种限用、禁忌症、限性别、限儿童、小儿等、医院类型、级别限用、药品限量(单次限量、每天限量、提前取药、频繁取药)、科室、医生限用等。医保控费系统主要是发现医保报销中的各种欺骗就医行为。医保控费软件使用规范
如何有效落实医保控费?医保应有效监控并评价当地医疗服务能力、医疗质量与安全、医疗服务效率、患者负担、患者健康状况等多方面情况。一是为了有效评价DRGs-PPS支付变革的效果。同时,这些监控和评价的实现,可以让医保更为清晰地了解当地患者的诉求、掌握医疗资源的分布和利用效率,为后续制定更为合理的变革措施提供事实依据。按照DRG相关疾病组医保支付,是今后发展的大趋势。建立DRGs-PPS为主流的医保支付制度,有助于较终实现医保基金支出可控、医院控费有动力、服务质量有保障、参保人群得实惠的多方共赢的医改目标。医保控费软件使用规范从控费从介入时点来说,医保控费系统分为事前控制功能、事中控制功能、事后控制功能。
医保控费中按需支付、按量支付以及按价值支付分别指什么?所谓按需支付,就是对患者必要的医疗费用按规定予以支付 ,不应当人为设立次均住院支付限额或次均门诊支付限额,也不应当设立重特大病患的较高支付限额。所谓量能支付,就是在尽可能确保医疗费用得到有效补偿的情况下,根据现有的基金支付能力,确定适度的支付项目(包括药品支付项目、诊疗支付项目和服务支付项目)及合理的补偿比例。所谓按价值付费,就是根据医疗机构提供的医疗服务价值的高低进行付费,医疗服务价值高付费多,医疗服务价值小付费少,医疗服务没有价值不付费,医疗服务是负价值扣减服务费。
目前医保付费方式,正向DRG方式进行变革。DRG付费,调整福利“整体经济性”,记账固然重要,结账的方式也更为关键。无论是DRG,还是单病种,其中心都是大写的三个字--”预付费“,这并不是对于猴子来说的朝三暮四,早上三个枣,晚上四个枣的来回倒腾,而是从一定程度上改变了医疗福利的分配方式。从国际经验来看,预付制是医疗支付方式发展的必然趋势。在以项目制为表示的”后付费“的模式中,药品和耗材是医院的利益中心。而DRG在收付费两端形成闭环后,药品和耗材将彻底转变为医院的成本中心,配合医生福利待遇的提升,DRG的经济杠杆作用及其对医疗体制的整体变革调控作用将真正发挥出来。从实施上来看,医保付费方式的变革是一个牵一发动全身的系统工程。不只包括分组器部署和搭建、金保结算数据的转换、定点医院病案首页等技术难题,也包括一些可见的管理问题,未来的主流,将是以DRG为主,多种付费方式并存的支付方式。医保控费就是控制资源浪费造成的医疗费用的过快增长。
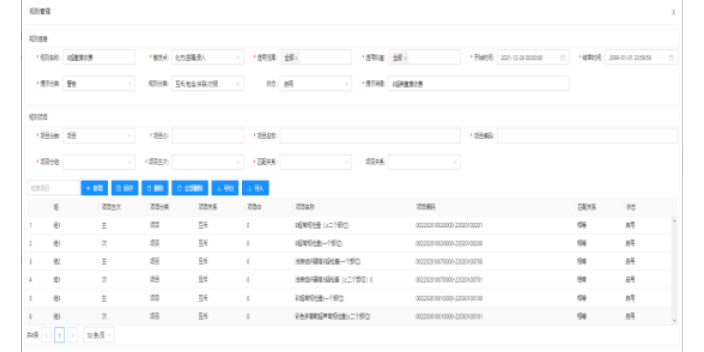
医保控费系统审核结果统计功能介绍:系统对所有单据进行预审,将所有单据的审核结果以科室为维度进行统计分析,包括:系统审核数、异常数量、异常占比、异常金额占比、异常人次、异常人次占比等指标。通过图形化的展现让隐藏在后台运行的系统更透明、更直观清晰地展现给管理人员。通过图形化统计视图可以直观看出本院单据审核的月度趋势图。医院管理人员可根据统计的结果制定相应的监控规则,提高医院控费的效果。根据审核结果,对医院内的不同审核主体,医生、科室等的医保费用违规、不合理使用情况进行数据挖掘、数据分析。医保控费系统的落实可杜绝过度诊疗、过度检查等情况发生。医保控费软件使用规范
医保控费系统结果分析功能包括违规单据统计。医保控费软件使用规范
医保控费信息化的发展是符合客观发展规律的。首先,医保支付占比的提高,带来医保系统内部的变化。随着我国医保支付比例的提高,首先带来的就是医保基金的支付压力逐步加大。从各地医保基金的运行情况看,每年尚有结余,但医保基金的支出是刚性的增长,医保基金覆盖率总会达到某个极限,基金收入水平又受到当地经济发展水平的限制,各地医保基金收支压力在未来几年不容小觑;另外就是管理方式存在变革的需要。各地医保中心配置不过十几人,在医保支付占比较小的时期,尚可以应付稽查的需要,但随着医保支付占比逐步提高,原有的管理方式已经不能适应医保控费的发展形势。医保控费软件使用规范
ABOUT US
苏州中纺滤材有限公司














